翻来覆去睡不着? 跟着做,挑战秒睡,困到变形。
朋友们,你的睡眠怎么样?
是不是也是:
躺下翻来覆去睡不着;
好不容易睡着却总是醒;
每天不到6点就醒;
……
睡眠有多重要?
说得形象一点,如果一个人能活到90岁,那么他睡觉的时间加起来整整有32年,占据人生的36%。人体的设计非常精妙,每个器官各司其职,每个生命现象是大脑各路神经千转百回传递后做出的决定,而睡眠作为其中一种生命现象,占有如此大的比重,足以说明它对人体来说是多么重要。
然而,很多人在经历和忍受着一种痛苦,躺下后睡不着,好不容易睡着却容易醒,醒后又睡不着,这样的人,有多少?
根据中国睡眠研究会2021年初公布的数据,中国有3亿人患有睡眠障碍,也就是说每10个人中,就有将近3个人睡眠有问题。
我们身边有很多失眠的人,他们急于知道哪种药吃一粒下去就能睡个好觉,心情可以理解,但思路并不正确。今天,我通过"我为何失眠",“改善失眠的办法”,“如何轻松改善失眠”三个问题,一篇文章,来帮助你近一步解决失眠困扰。
01
我们为什么会失眠?

人们为什么会失眠?不采用医学术语,通俗讲就是因为心里装了一些解不开的事情!可能是高兴的事,也可能是伤心的事。比如升职、加薪、升学、失恋、失业这些事都会引发情绪异常从而导致急性失眠(又叫短期失眠,指失眠持续时间短)。
通常来说,心情平复后,急性失眠会自行好转,但有一些人,失眠情况越来越严重,发展成慢性失眠(临床上判断慢性失眠的标准是,每周三天以上有入睡困难、早醒、易醒等症状,持续三个月以上)。
急性失眠怎么就发展成慢性失眠呢?这就是今天要说的3P模型。3P模型是由美国学者Spielman提出的一个理论,P是三个英文拼写的开头。
01
素质因素---Predisposing factor是指失眠的发病基础
如失眠家族史、身体高绝觉醒状态、焦虑性性格等。如果你的家族中有失眠患者,尤其是父母有失眠病史,那么你出现失眠的风险会明显升高,这可能与遗传基因有关。
02
诱发因素---Precipitating factor是指的是导致失眠发生的生活事件
最常见的诱发因素有:人际关系冲突,例如与家人、同事、朋友吵架;压力过大,例如调动工作、参加考试、经历战乱;患躯体疾病或遭遇外伤如查出高血压病、冠心病等重大慢性疾病,或者确诊为癌症等治疗效果不佳的恶性疾病;亲人、朋友出现意外事件等,这些因素都容易触发失眠。
03
维持因素---Perpetuating factor是指失眠以后患者所采用的不良应对策略
常见的有:晚上提前上床睡觉、早晨推迟起床时间、白天过多补觉或午睡、饮酒助眠等。这些不良的应付策略,会导致失眠持续发展、迁延不愈。
02
CBT-I办法虽笨,
但无疑是更好的"良药"

失眠的认知行为疗法(CBT-I)是一种非药物治疗的方法,是现行改善失眠的首选方式,被全球睡眠权威《中国失眠障碍综合防治指南》、美国内科医师协会、欧洲睡眠研究会推荐为非药物治疗慢性失眠的一线疗法。
为什么要说CBT-I是一种“笨”办法,因为比起睡前吃一粒助眠药来说,它确实有点笨,但笨,不代表不好,相反,CBT-I是目前改善慢性失眠更好的“良药”。CBT-I为什么好?需要跳回第一点“我们为什么会失眠”来说,慢性失眠的病因有三个(前文说的三个P),前两个是不可控的,我们无法改变基因,也不能杜绝急性事件的发生。
正是因为“维持因素”的存在导致急性失眠发展成慢性失眠,但最后一点“维持因素"是可以改变的。CBT-I的核心就是,改善这些“维持因素”,用科学的认知和良好的睡眠习惯,代替之前不良的心理因素和习惯,帮助失眠者重新建立起对睡眠有帮助的想法和信念,避免做不利于睡眠的事情,从而睡眠得到改善。这个过程,需要时间去养成,所以我说CBT-I是“笨”办法,这里说的“笨”不是真的笨,而是通过系统的训练方法,来获得高质量的睡眠。
03
CBT-I or 药物?

以前,我们去医院治疗失眠,医生给我们开药,睡前吃一粒就能睡着,药物有没有用?有用!可长期服药有副作用(记忆损害、深睡眠减少、耐药性等)而不被推荐。多项研究证实,与传统药物治疗相比,CBT-I在短期具有同等疗效,从长远来看,CBT-I的疗效更为持久。
有研究证明急性期(4~8周)治疗的疗效与镇静催眠药相当,而长期治疗更为有效。总体来说,失眠的认知行为治疗(Cognitive Behavioral Therapy for Insomnia,CBT-I)的疗效能达到平均水平,改善大约50%的症状,具有较大确定性的效应值(1.0左右)。纵向研究结果证明,该治疗能持续地改善睡眠潜伏期(sleep latency,SL)和入睡后觉醒时间(wake after sleep onset,WASO),对总睡眠时间(total sleep time,TST)的改善更加明显。

04
如何更轻松地获得CBT-I?

【如眠】(健康版)是一款用于改善慢性失眠的数字疗法(CBT-I)软件,依据失眠的行为认知疗法研发,以模拟现实中面对面CBT-I的治疗方式来实现改善。
简单来说,【如眠】(健康版)把CBT-I治疗室搬到线上,通过一台能联网的手机在家进行改善,你只需每天起床在【如眠】(健康版)填写前日睡眠状态,就能获得个性化改善策略。
这个治疗策略是什么呢?就是为了改善睡眠,你应该做的事情和不应该做的事情,这叫改变行为,以及对你进行心理引导,避免产生不利于睡眠想法,这叫改变认知,所以CBT-I叫失眠的认知行为疗法。
【如眠】(健康版)还能实现及时和高效的训练。去医院进行CBT-I治疗,因为考虑到出行成本,所以可能几天、一周才能去一次,这会造成什么问题?你在治疗中的睡眠状况不能及时反馈给医生,而【如眠】(健康版)的训练是一天一次,你前一天有任何的睡眠问题,都能线上获得【如眠】(健康版)的训练建议,心理和行为引导就能及时跟上,有利于尽快恢复健康睡眠。
[如眠]健康版界面
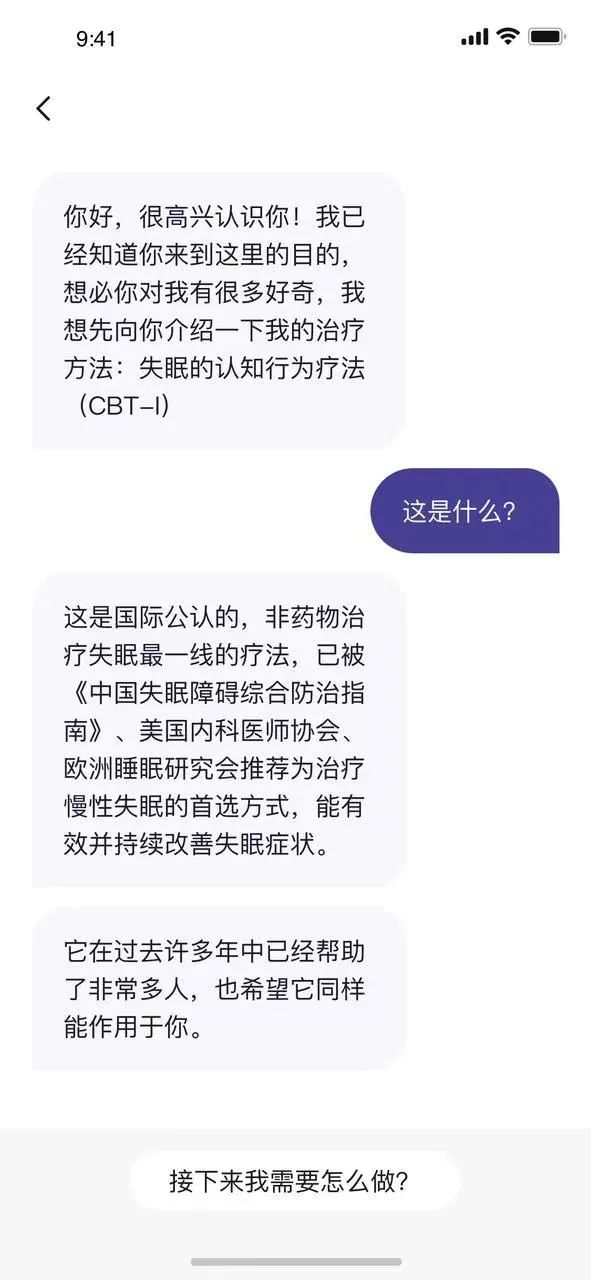
05
如何验证[如眠](健康版)的有效性呢?

我们来看一个关键的数据——临床试验。
北京大学第一医院开展了随机对照临床试验,验证了【如眠】(健康版)的安全性和有效性。
试验结果显示:治疗组使用【如眠】(健康版)改善6周后,失眠严重程度、睡眠潜伏期(入睡时间)、入睡后醒来时长都明显下降,睡眠效率大幅提升,失眠者的睡眠质量显著改善。

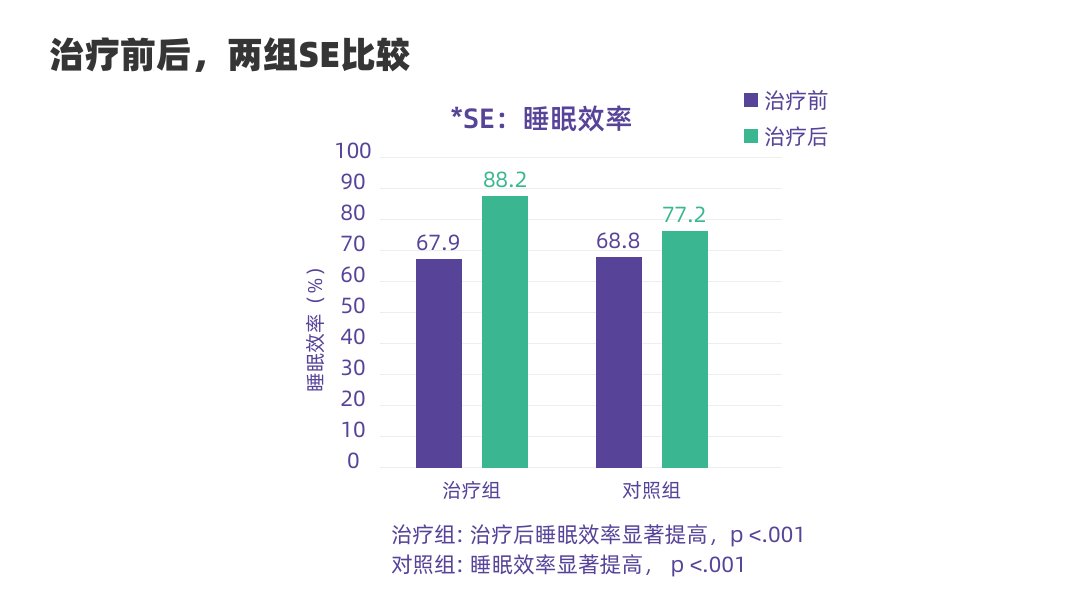
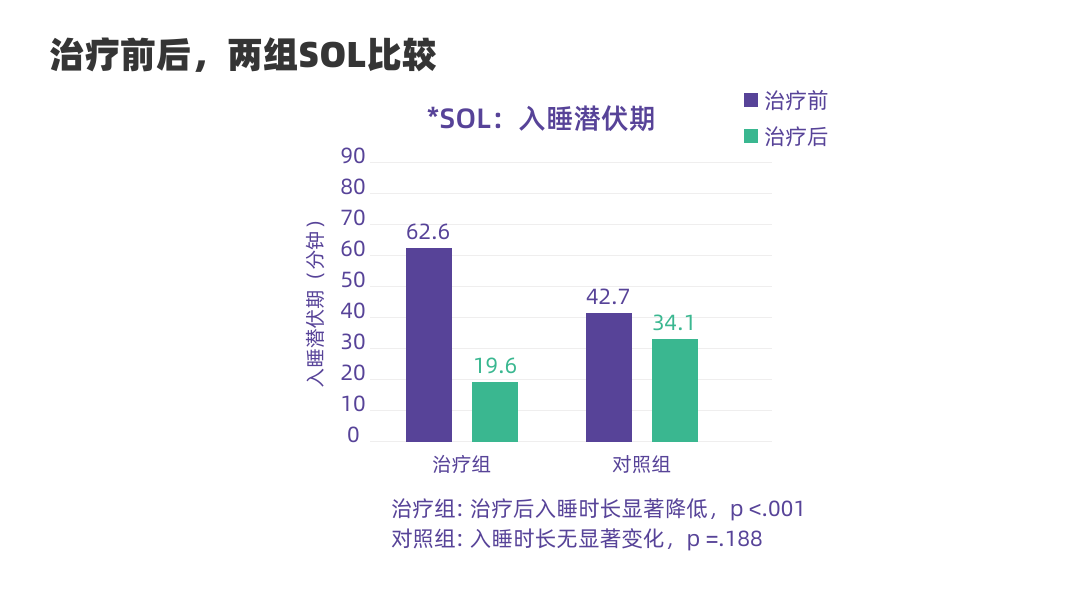

← 左右滑动查看临床试验结果 →
(图:如眠(健康版)的临床实验结果)
案例一:
李女士是一位设计师,在北京工作,因为感情不顺,她情绪一直不稳定,有些敏感、多疑,情绪没有出口,再加上工作压力大,她患上“重度失眠”两年,表现为入睡困难、夜间频繁觉醒。
在使用【如眠】(健康版)改善之前,李女士平时会间断服用助眠药物,周末几乎天天在家补觉,但她的睡眠丝毫未有缓解,反而越来越恶劣。
【如眠】(健康版)采用CBT-I的核心疗法“睡眠限制”和“刺激控制”对李女士进行改善,通过“睡眠限制”推迟入睡时间来提高睡眠效率;通过“刺激控制”重新培养李女士和床之间积极的条件反射;指导李女士每天规律运动,增加大脑分泌利于睡眠的化学物质腺甘。
通过5周的睡眠解决方案,李女士的睡眠质量得到大幅提升。

案例二:
张先生在上海的一家旅行社做销售工作,去年因为疫情影响,公司大量裁员,他失业了,由于行业受环境因素影响,他半年都没有找到合适的工作,生活压力以及工作不顺,他患上轻度焦虑和中度失眠。
来【如眠】(健康版)改善之前,张先生尝试吃过褪黑素软糖,但效果不明显,经【如眠】(健康版)评估,张先生起初是因为焦虑的情绪引起短期失眠,由于他居家不上班,晚上睡不着,早上就赖床补觉,作息紊乱使得失眠症状进一步恶化,演变成慢性失眠。
【如眠】(健康版)采用CBT-I的核心疗法“睡眠限制”给张先生进行改善,通过“睡眠限制”来重塑张先生的生物钟,分级向下滴定,在数周内递进改变在床时间;指导他学习主动放松身心,缓解焦虑;戒咖啡,避免咖啡因影响腺苷积聚导致过度清醒。经过一系列的睡眠调节策略,改善3周后,张先生的失眠得到很大改善。
06
现在购买[如眠](健康版)有优惠

在改善睡眠方面,无论完成度还是改善幅度,【如眠】(健康版)都做得非常优秀。速度、成本、效果、稳定度,都优于去医院治疗,看到这里,和【如眠】(健康版)是不是有一种相见恨晚的感觉。
改善方式---更便捷:每天在线辅导10分钟,对你进行心理引导,避免产生不利于睡眠想法,随时随地可改善。 改善方案---更精准:根据个体差异定制千人千面的改善方案,根据睡眠行为数据,动态调整方案。 改善费用---更低廉:每次需要的费用不足一次三甲医院的挂号费用。
针对吴大大粉丝,我们特别准备了不怂的福利

☝☝☝马上扫码,领取优惠并购买
如有更多问题,也可添加【如眠】(健康版)咨询师微信进行咨询

☝☝☝扫码添加咨询师微信
祝你早日获得健康的睡眠!
